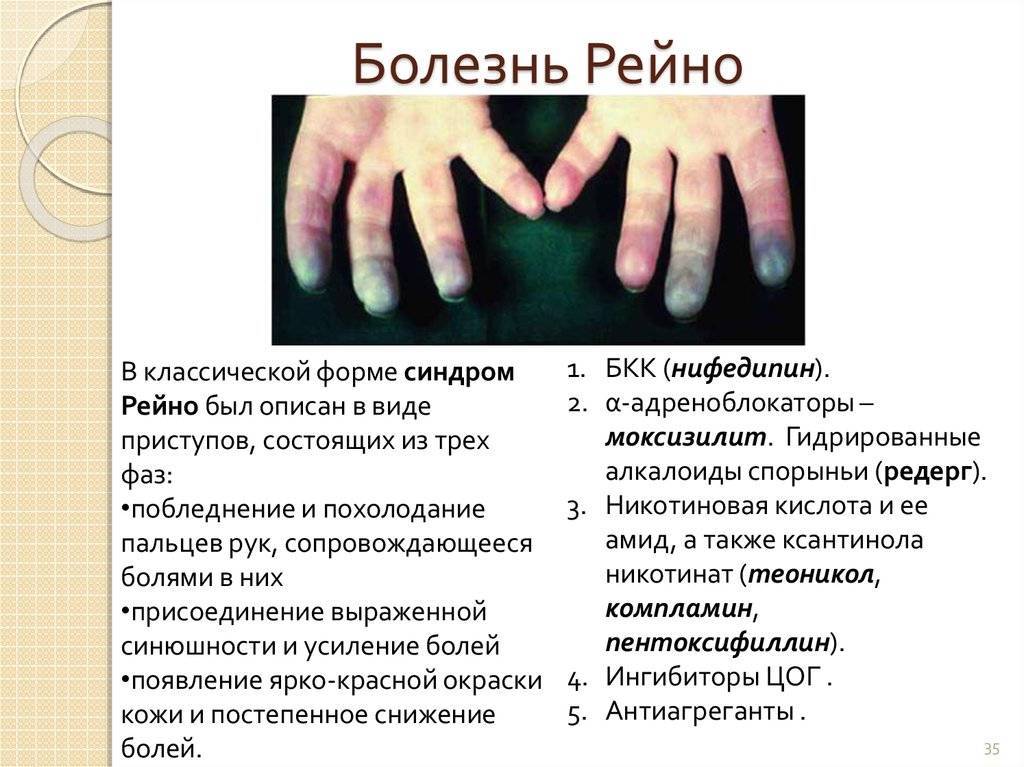
Симптомы синдрома Рейно
В течении заболевания выделяют несколько стадий:
- стадия ишемии – происходит выраженное сокращение капилляров периферических отделов конечностей. В результате они полностью опорожняются от крови и кожные покровы бледнеют, становятся холодными на ощупь;
- стадия цианоза – при этом возникает стаз крови в венулах, артериовенозных анастомозах и капиллярах;
- стадия гиперемии – возникает реактивная гиперемия (покраснение кожных покровов).
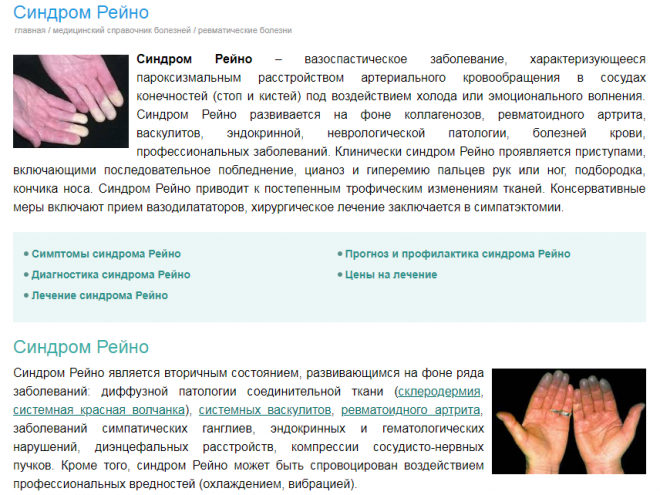
Наиболее часто симптомы заболевания проявляются на II-IV пальцах стопы или кисти. Также могут поражаться уши, нос, подбородок. Приступ может провоцироваться переохлаждением, эмоциональным стрессом и протекает согласно стадиям развития патологического процесса. После его окончания в пальцах появляется боль, чувство распирания и жара, связанное с наполнением сосудов кровью. При прогрессировании синдрома Рейно возникают трофические расстройства в периферических отделах конечностей: снижение тургора кожи, деформация подушечек пальцев, шелушение, ломкость ногтей. В исходе появляются трофические язвы, которые долго не заживают. При синдроме Рейно, обусловленном системной патологией соединительной ткани, патологические изменения могут наблюдаться и во внутренних органах. Поражение сосудов легких может приводить к развитию легочной гипертензии, почек – почечного криза.
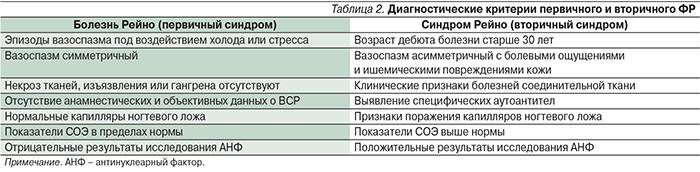
Имеются отличия в клинической картине первичного и вторичного синдрома Рейно. В первом случае поражение носит симметричный характер, а приступы возникают часто. При вторичном же синдроме Рейно поражение может носить несимметричный характер, когда, например, поражаются только два пальца правой руки. Также в данном случае чаще развиваются трофические нарушения в виде появления деформации ногтей, трофических язв, развития гангрены.
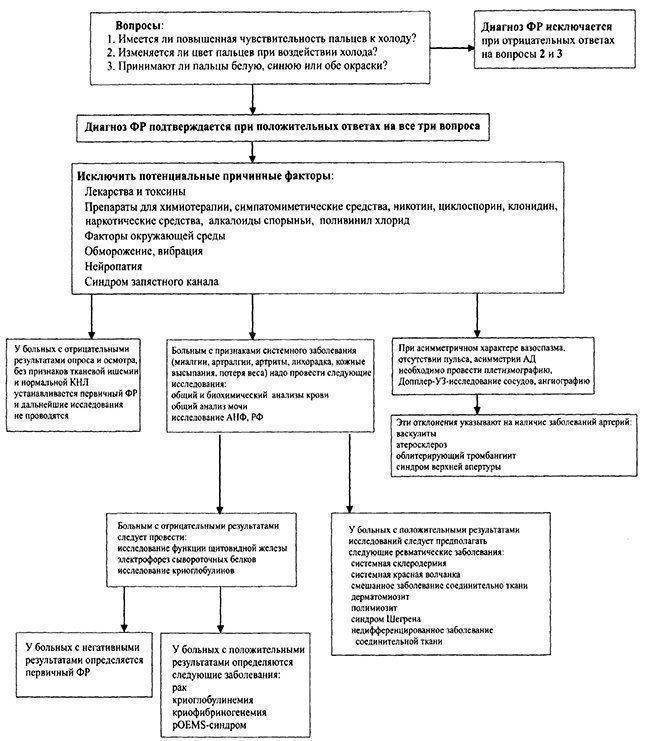
Как диагностирую болезнь Рейно
Диагноз болезни Рейно ставится врачом на основании физического осмотра и обзора истории заболеваний или травм, которые могут вызывать соответствующую реакцию. Для подтверждения диагноза синдрома Рейно врач может провести следующие исследования:
- Ревматологические тесты крови: исследование уровня антинуклеарных антител (АНА) и других ревматологических маркеров может помочь установить диагноз.
- Капилляроскопия ногтевых пластин: при помощи этого метода исследования можно оценить степень изменения микроциркуляции крови в капиллярах.
- Термометрия: метод исследования, позволяющий оценить разницу в температуре между здоровыми и пораженными участками тела.
- Дуплексное сканирование сосудов верхних конечностей: позволяет оценить проток кровотока в крупных сосудах.
- Проба с каптоприлом: тест, который проводится с целью определения реакции кровеносных сосудов на каптоприл.
Лечение
Если речь идет о такой проблеме, как болезнь Рейно, лечение будет отличаться от лечения синдрома Рейно, которое предполагает следующие методы:
- лечение болезни, которая стала причиной синдрома Рейно;
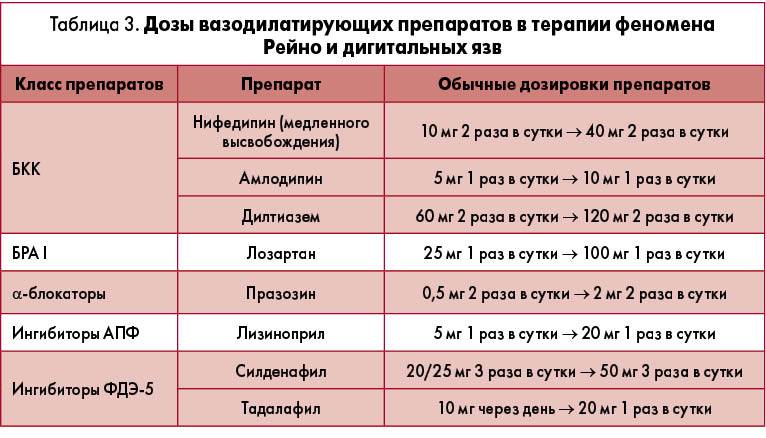
- назначение препаратов, расширяющих сосуды;
- назначение препаратов, которые предотвращают образование тромбов и улучшают кровоток.
Если при таком заболевании, как синдром Рейно, лечение указанными выше методами не является эффективным, могут быть показаны хирургические методы, которые помогают освободить сосуды от нервных стволов, которые ответственны за сужение просвета.
Осложнения
В случае первичного феномена Рейно прогноз благоприятный: болезнь не оказывает никакого влияния на продолжительность жизни и уровень ее качества.
Если речь идет о синдроме Рейно, то прогноз прямо зависит от основного заболевания.
Если феномен Рейно наблюдается уже давно (на протяжение нескольких лет) по причине недостаточности кровообращения, то на пальцах могут появиться трофические язвы. Происходит гибель тканей, мертвые участки отмораживаются, образуется дефект, который долго не заживает.
Профилактика
Профилактика обострений:
- избегать действия низких температур, не перемерзать;
- носить перчатки;
- вести здоровый образ жизни, отказаться от курения, алкоголя, кофе и лекарственных препаратов, которые сужают сосуды;
- не подвергаться стрессам.
Прогноз и возможные осложнения
Синдром Шегрена не несет серьезной угрозы, если правильно осуществлять лечение, но его проявления могут усложнить жизнь человека. Необходимо вовремя устранять симптомы и осуществлять поддерживающие процедуры, чтобы человек не стал инвалидом из-за тяжелых осложнений. Только благодаря комплексному лечению удается замедлить разрушение соединительной ткани и сохранить работоспособность человека.
Осложнения и последствия синдрома Шегрена:
- вторичное инфицирование;
- паротит;
- синусит;
- блефарит;
- бронхит;
- бронхопневмония;
- трахеит;
- сахарный диабет;
- недостаточность работы почек;
- дисфункция щитовидной железы;
- нарушения кровообращения в мозге.
Как проявляется болезнь Рейно?
У нее очень необычные признаки, выражающиеся приступообразными спазмами сосудов пальцев. Чаще всего люди жалуются на спазмы в руках. Самое интересное, что первые проявления обычно бывают или в подростковом возрасте, или в возрасте после 20-25 лет. У пожилых людей заболевание очень редко обнаруживается впервые. Однако есть и исключения. Таким исключениям способствуют серьезные психические потрясения или же тяжелые нарушения работы эндокринной системы.
Как и при любом другом недуге, симптомы болезни Рейно зависят от того, на какой стадии она находится. И чем выше стадия, тем тяжелее последствия ее проявления. Всего существует три стадии данного заболевания.
I стадия: ангиоспатическая
Человек постоянно жалуется на то, что его руки очень чувствительны к влиянию холода. Затем у больного появляются приступы, во время которых он ощущает спазм в кончиках пальцев и потерю ими чувствительности. При этом пальцы бледнеют, а их температура становится более низкой, чем температура всего тела. Во время спазма четко видна граница между нормальным участком пальца и нечувствительным. Пальцы могут выглядеть настолько неестественно, как будто их окунули в краску или провели какую-то другую обработку, настолько велика разница в цвете кожи по обе стороны от границы спазма. Такие приступы может вызвать холодная вода, нагрузка на пальцы или курение. На начальной стадии этот спазм длится недолго и проходит самостоятельно, после чего фаланги снова обретают чувствительность и свою естественную окраску. Эту стадию называют ангиоспастической.
II стадия: ангиопаралитическая
У больного также периодически появляются приступообразные спазмы, но теперь они уже длятся значительно дольше, чем на первой стадии, пальцы же при этом становятся синюшными, а их владелец ощущает жжение и боли, как если бы это были признаки обморожения зимой. Обычно такие признаки длятся по нескольку часов, но потом они проходят самостоятельно. Также во время спазма у человека могут появиться небольшие пузырьки на онемевших участках. Они со временем лопаются и заживают, однако после них остаются небольшие шрамы. Эта стадия называется ангиопаралитической.
III стадия: трофопаралитическая
Постоянно учащающиеся приступы с длительным временем спазма приводят к тому, что нарушается структура кожных покровов конечностей. На пальцах могут образоваться тяжело заживающие язвы и омертвление участков кожи. Иногда у больных даже начинается гангрена. Данная стадия называется трофопаралитической и является самой тяжелой стадией болезни Рейно.
фото: болезнь Рейно в неострой форме
У некоторых людей наблюдается странное явление, когда на разных пальцах у одного человека можно увидеть проявления разных стадий болезни.
Как диагностируют болезнь Рейно
Клиники, специализирующиеся на лечении данного заболевания
Можно назвать несколько клиник в Германии, которые принимают пациентов данного профиля и профессионально занимаются их лечением:
- клиника “Шарите” в Берлине;
- университетская клиника в Эссене;
- клиника “Хелиос” в Эрфурте, Берлине.
Все названные клиники сотрудничают с другими сосудистыми центрами, а медики используют самые современные методы лечения
Прошедшие курс лечения и реабилитации в немецких клиниках отмечают внимание и тактичность всего персонала
При выборе клиники и врача обратите внимание на такие факторы:
- Частная или государственная клиника. В частной вы получите больший объем бытовых услуг, но и заплатите больше.
- Оснащенность клиники: где и какие обследования, консультации проводит данное учреждение. Лучше, если все можно провести на месте, не выезжая за пределы клиники.
- Категория врача: это может быть обычный врач или тот, кто имеет ученую степень, печатные научные труды, соответствующий опыт и признание.
- Отзывы: их вы найдете на сайтах соответствующих медицинских учреждений.
- Ценовая политика: форму оплаты и уровень суммы вы выбираете в зависимости от своих возможностей.
Профилактика
Можно порекомендовать сменить профессию и климатический пояс проживания. Но вряд ли это доступно каждому. Реальными же и действенными поступками однозначно станут:
- отказ от курения (снижается риск закупорки сосудов),
- рациональное и сбалансированное питание (необходимые витамины и микроэлементы),
- полноценный отдых (для ликвидации последствий стрессов),
- физическая активность (умеренная кардионагрузка).
И не забывайте о консультациях с лечащим врачом. Профилактический курс, направленный на улучшение микроциркуляции крови, должен проводиться периодически при достижении определенного возраста (критическим рубежом у мужчин и женщин медики считают 40 лет). Все это в целом позволит если не полностью избежать заболевания, то значительно уменьшить степень его проявления.
Формы и стадии синдрома Шегрена
Различают подострую и хроническую формы заболевания. Для подострой больше характерны внежелезистые симптомы: ревматологические нарушения, васкулиты и соответствующие кожные поражения, сбои в работе почек и ПНС. Хроническая отличается преобладанием железистых отклонений: неправильная работа желез, заболевания ЛОР-органов.
По степени выраженности симптомов выделяют раннюю, выраженную и позднюю стадии. Негативные изменения в соединительной ткани происходят с разной интенсивностью. При высокой степени интенсивности отмечаются симптомы паротита, стоматита, конъюнктивита и артрита. В тяжелых случаях диагностируют генерализированную лимфаденопатию (увеличение узлов лимфатической системы) и гепатоспленомегалию (увеличение селезенки и печени). По результатам лабораторных анализов выявляют бурный воспалительный процесс.
Умеренная интенсивность выражается в уменьшении иммунного ответа, имеется обширная деструкция эпителия желез. Низкая степень интенсивности вызывает ксеростомию (дефицит слюны), кератоконъюнктивит (воспалительное повреждение конъюнктивы и роговицы) и гастрит (воспаление слизистой желудка).

Причины возникновения синдрома Шегрена
Генетические факторы: Исследования показывают, что существует генетическое наследование синдрома Шегрена. Если у кого-то в семье есть Шегрен-синдром, то это может увеличить вероятность развития синдрома у других членов семьи.
Вирусные инфекции: Некоторые вирусы, такие как те, что вызывают герпес, гепатит и ветряную оспу, могут увеличить риск возникновения Шегрен-синдрома.
Окружающая среда: Ядохимикаты и токсины в окружающей среде также могут повлиять на развитие Шегрен-синдрома.
Гормональные нарушения: Женщины страдают от Шегрен-синдрома значительно чаще, чем мужчины. Один из предположительных факторов — это гормональные нарушения, такие как изменения уровня эстрогена.
Аутоиммунные нарушения: Шегрен-синдром является типичным аутоиммунным заболеванием, когда иммунная система нападает на свои собственные клетки и ткани.
Стресс: Стресс может вызвать ухудшение симптомов Шегрен-синдрома. Например, когда вы находитесь в стрессовой ситуации, ваш организм может производить больше гормонов стресса, что может ухудшить состояние заболевания.
Диета и синдром Шегрена
Правильное питание — залог здоровья
При синдроме Шегрена очень важно следить за своей диетой. Питание должно быть полноценным, разнообразным и богатым витаминами и минералами, которые помогут укрепить иммунную систему
- Питательность — пища должна быть богатой белком и углеводами. Предпочтение стоит отдавать натуральным продуктам, таким как мясо, рыба, яйца, творог, овощи, фрукты и ягоды.
- Витамины — организму необходимы витамины группы B, C, D, E и микроэлементы, такие как цинк, селен, магний и железо. Их можно получить, употребляя зелень, свежие овощи, фрукты, ягоды и нежирную рыбу.
- Омега-3 — жирные кислоты омега-3 очень полезны для нашего здоровья. Они улучшают работу мозга, снижают вероятность развития заболеваний сердца и сосудов, а также способствуют укреплению иммунной системы. Их можно получить, употребляя рыбу (лосось, окунь, макрель, минтай), орехи и семена.
Важно отметить, что при синдроме Шегрена не рекомендуется употреблять большое количество соли, сахара, жареной и жирной пищи, красного мяса, алкоголя и кофе. Важно следить за своим весом и избегать переедания
|
|
Соблюдая правильную диету, можно значительно уменьшить проявление симптомов синдрома Шегрена
Не забывайте также о важности регулярной физической нагрузки и отказе от вредных привычек
Классификация
Вопрос-ответ:
Что такое синдром Шегрена?
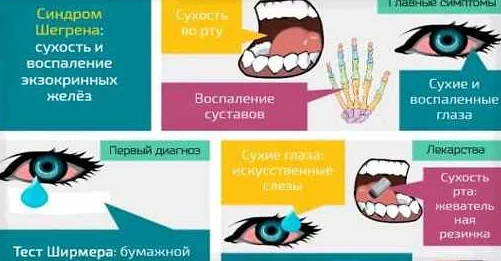
Синдром Шегрена — это автоиммунное заболевание, когда иммунная система организма атакует свои же собственные органы и ткани. В случае с синдромом Шегрена, атака направлена на сальные железы, отвечающие за производство слез и слюны, что приводит к сухости глаз и рта.
Какие симптомы синдрома Шегрена?
Симптомы синдрома Шегрена могут варьироваться от легких до тяжелых. Основными симптомами являются сухость глаз и рта, усталость, боли в суставах, мышечная слабость, поражения нервной системы, проблемы с почками и легкими.
Как диагностируется синдром Шегрена?
Для диагностики синдрома Шегрена врач проводит анализ крови на наличие антител SSA и SSB и расспрашивает о симптомах, таких как сухость глаз и рта не менее 3 месяцев. Если необходимо, проводятся другие дополнительные тесты, например, постановка шишков на коже для проверки сальных желез.
Как лечить синдром Шегрена?
Лечение синдрома Шегрена направлено на снятие симптомов. Врач может назначить искусственные слезы и слюну, а также препараты, стимулирующие работу сальных желез. Если у пациента синдром Шегрена прогрессирует, то врач может назначить иммуносупрессивные препараты
Также важно соблюдать правильный рацион, употреблять достаточно жидкости и избегать курения и злоупотребления алкоголем
Можно ли смешивать лекарства для синдрома Шегрена с другими лекарствами?
Важно сообщить врачу обо всех лекарствах, которые вы принимаете. Некоторые лекарства могут взаимодействовать с препаратами для синдрома Шегрена, вызывать побочные эффекты или ухудшать симптомы
Врач сможет выбрать правильное лечение и исключить возможные взаимодействия лекарств.
Какие дополнительные меры можно принять для борьбы с синдромом Шегрена?
Для борьбы с синдромом Шегрена помимо назначенного врачом лечения можно применять некоторые дополнительные меры. Для сухости глаз и рта можно использовать искусственные слезы и слюну, а также проводить гигиену глаз и полости рта. Для решения проблем со сном можно применять смягчающие и увлажняющие средства
Также важно соблюдать правильный рацион, употреблять достаточно жидкости и избегать курения и злоупотребления алкоголем
Правила лечения
На сегодня известны два основных патогенетических метода лечения синдрома Гийена-Барре, и оба успешно используют специалисты ЦЭЛТ. Это плазмаферез и внутривенная иммунотерапия. Эти методы могут применяться изолированно или использоваться в комплексе, все зависит от конкретной клинической ситуации. Лечение направлено на удаление иммунных комплексов, циркулирующих в крови пациента, или их нейтрализацию. Оба метода лечения равноценны, практически всегда приводят к выздоровлению. Лечение останавливает процесс разрушения периферических нервов, сокращает длительность периода восстановления, способствует уменьшению дефицита.
Плазмаферез – это операция очищения крови. Чаще всего применяется аппаратный плазмаферез на сепараторах непрерывного действия, в ходе которого отобранная из организма кровь разделяется на форменные элементы (или клетки крови) и плазму (или сыворотку). Все токсические вещества находятся в плазме, поэтому она удаляется. Человеку возвращаются его же кровяные клетки, разведенные при необходимости плазмозамещающими растворами или донорской плазмой. Длительность процедуры – около полутора часов, весь курс состоит из 3-х или 5-ти сеансов. За один раз удаляется не более 50мл/кг массы тела плазмы.
В процессе лечения контролируются показатели крови: электролиты, гематокрит, время свертывания и другие.
Иммунотерапия внутривенная – это введение препарата человеческого иммуноглобулина класса G. Эти иммуноглобулины останавливают выработку антител к собственным нервам, попутно снижая продукцию веществ, поддерживающих воспаление. Эти препараты показаны для патогенетического лечения синдрома Гийена-Барре как у взрослых, так и у детей.
Одновременно с проведением специфического лечения обеспечивается тщательный уход за пациентом, включающий профилактику пролежней, пневмонии, контрактур. Часто требуется лечение сопутствующих инфекций. Выполняется профилактика венозного тромбоза, проводится кормление через зонд, контролируется выделительная функция. Лежачим пациентам выполняется пассивная гимнастика, а также ранняя вертикализация, позволяющая избежать расстройств кровотока. При угрозе развития контактуры (неподвижности суставов) возможны парафиновые процедуры. При необходимости используются двигательные тренажеры на основе биологической обратной связи.
Быстрее восстанавливаются пациенты с поражением миелиновых оболочек, аксональные же повреждения требуют более длительного периода реабилитации. Аксональные поражения часто оставляют за собой неврологический дефицит, трудно поддающийся коррекции.
У кого чаще всего возникает заболевание: группы риска
Ученые так окончательно и не выяснили причины болезни Рейно. Считается, что немаловажную роль здесь играет и наследственность. Однако не у всех родителей с данным недугом рождаются дети, страдающие впоследствии от подобных спазмов.
Но есть факторы, которые могут поспособствовать началу заболевания. К ним относятся:
- Нарушения работы эндокринной системы;
- Частые стрессовые ситуации;
- Постоянные переохлаждения конечностей;
- Профессиональные факторы (такие, как вибрация);
- Травмы пальцев;
- Любые ревматические болезни (к ним относится ревматоидный артрит, системная красная волчанка, узелковый периартрит и некоторые другие нарушения);
- Аутоиммунная гемолитическая анемия с полными холодовыми антителами.
Данная хворь поражает не только тех людей, которые по свое работе регулярно сталкиваются с вибрацией, но и тех, кому приходится напрягать пальцы. К примеру, если раньше к группе риска относились пианисты и люди, работающие за печатной машинкой, то сейчас практически каждый второй проводит рабочее время за компьютером, активно набирая на клавиатуре документацию. Поэтому в наше время опасность развития болезни Рейно у человека намного выше, чем, к примеру, лет 20 назад.
Компьютерная клавиатура – современный фактор, способный усугубить проблему
Лечение болезни и синдрома Рейно
Консервативная терапия включает в себя:
- устранение факторов риска,
- седативная терапия,
- устранение сосудистого спазма,
- борьба с болью,
- улучшение микроциркуляции,
- коррекция реологических нарушений,
- борьба с аутосенсибилизацией и коррекция иммунодефицита,
- улучшение питания тканей и укрепление сосудистой стенки.
Следует помнить беременность и роды нередко приводят к спонтанному излечению болезни Рейно.
Немедикаментозные методики лечения синдрома Рейно включают: психотерапию, рефлексотерапию, физиотерапию, гипербарическую оксигенацию, экстракорпоральную гемокоррекцию.
При неэффективности консервативного лечения ставят показания к хирургическим вмешательствам:
- Десимпатизация:
- Открытое вмешательство,
- Эндоскопичекие методы.
- Ампутация и экзартикуляция пораженных фаланг пальцев, крайняя и вынужденная мера, выполняющаяся менее чем у 1% больных
Течение синдрома Рейно относительно благоприятное. Приступы ишемии могут спонтанно прекратиться после смены привычек, климата, профессии, проведения санаторного лечения и т. д.
Причины синдрома Рейно
Синдром Рейно может быть следствием следующих болезней и факторов:
- различная аутоиммунная патология соединительной ткани (системная склеродермия, ревматоидный артрит, системная красная волчанка);
- воспалительные заболевания кровеносных сосудов – системные васкулиты (гранулематоз или болезнь Вегенера, узелковый полиартериит, лекарственные васкулиты, криоглобулинемический васкулит);
- болезни крови (тромбофлебит, тромбоцитемия, криоглобулинемия, лейкозы);
- заболевания эндокринной системы (патология надпочечников и щитовидной железы);
- переохлаждение организма, стрессы, эмоциональное перенапряжение;
- длительный прием лекарств, обладающих сосудосуживающим действием (лечебные средства от мигрени).
Что такое склеродермия
Склеродермия представляет собой аутоиммунное заболевание, при котором поражаются сосуды, а кожа и ткани внутренних органов активно замещаются соединительной тканью (фиброз).
Склеродермию относят к категории редких заболеваний. В странах Северной Европы заболеваемость составляет менее 10 на 1 миллион населения. В Южной Европе, странах Америки и Австралии этот показатель в 1,5-2 раза выше²,³. Женщины страдают склеродермией примерно в 3 раза чаще мужчин. Обычно болезнь обнаруживают в возрасте 25-50 лет².
Термин «склеродермия» происходит от греческих слов «склирос» (твердый) и «дерма» (кожа). Такое название болезнь получила из-за характерных кожных проявлений. Покровы становятся твердыми и покрываются рубцами. У одних пациентов такие симптомы наблюдаются лишь на ограниченном участке кожи, у других же — занимают значительную площадь из-за прогрессирующего поражения¹.
Что такое аутоиммунные заболевания?
Это болезни, при которых наблюдается патологическая активность иммунитета в отношении собственных тканей и органов. Вместо чужеродных агентов (бактерий, вирусов, грибков) иммунные клетки начинают атаковать собственные клетки организма, тем самым разрушая органы (что приводит к их недостаточности).
Аутоиммунные заболевания пока неизлечимы. Прогноз лечения зависит от вида патологии. Например, если это поражение щитовидной железы (аутоиммунный тиреоидит), то пациенту назначают заместительную гормональную терапию, что позволяет качественно улучшить жизнь до глубокой старости. С органами, функции которых заместить пока не удается, дела обстоят сложнее.
Методы диагностики и лечения болезни Рейно в Израиле
Схема лечения болезни Рейно в Израиле подбирается на основании сведений, полученных во время диагностических процедур. Максимально полная информация о патологии может быть собрана благодаря использованию следующих методик:
- ультразвукового и тепловизорного исследования сосудов;
- кожной термометрии;
- артериографии;
- реовазографии;
- магнитно-резонансной томографии;
- капилляроскопии.
Лабораторная дифференциальная диагностика проводится для исключения ревматоидного артрита и других схожих патологий. Она предполагает общие и биохимические анализы, выполнение ревмопроб и иммунологических исследований.
Лечение подбирается как консервативное (медикаментозная терапия и физиотерапия), так и хирургическое. Первая группа методов базируется на применении сосудорасширяющих лекарственных средств. А для того, чтобы улучшить кровообращение в пораженных участках, пациентам назначаются физиотерапевтические процедуры – лазеротерапия, прием сульфгидрильных или радоновых ванн, методы гипербарической оксигенации.
На поздних стадиях заболевания целесообразно хирургическое вмешательство. Израильские специалисты отдают предпочтение малоинвазивным и нетравматичным техникам типа симпатэктомии. Это вмешательство, которое проводится под местной анестезией посредством нескольких проколов. Через небольшие отверстия при помощи видеотораскопа хирурги выполняют отделение симпатического ствола с последующим наложением на него специальных клипс. На участок прокола накладываются швы, а пациенту требуется в течение нескольких суток пребывать в стационаре для контроля основных жизненных показателей.
Среди инновационных методик лечения болезни Рейно, используемых в клиниках Израиля, отдельно следует отметить клеточную терапию. Она предполагает введение собственных стволовых клеток, которые полностью останавливают развитие патологических процессов и восстанавливают периферическое кровообращение в пораженных участках.
Предлагаем Вам более подробно ознакомиться со следующей информацией:
| Лечение бурсита в Израиле восстановит ваши суставы | Лечение эпикондилита: Израиль | Лечение артралгии в Израиле поможет восстановить подвижность |
Методы лечения в Израиле доступны с «МедЭкспресс»:
- звоните +7 (863) 29-888-08 и узнавайте сколько стоит лечение в Израиле;
- пишите на me-info@medical-express.ru и получайте обзор подходящих больниц в Израиле.
СМОТРИТЕ ЕЩЁ КЛИНИКИ
Все клиники

Клиника Шарите — крупнейшая Университетская клиника Европы, расположенная в столице Германии,…
Узнайте больше
Третий по величине медицинский центр Израиля, в котором работают более 3.500 сотрудников,…
Узнайте больше

Исследование боли и умение справляться с нею представляет собой сложную задачу, с которой…
Узнайте больше
Уважаемые клиенты, компания «МедЭкспресс» качественно, конфиденциально и быстро поможет для каждого из Вас и Ваших близких организовать диагностику, лечение и реабилитацию в клиниках:
| Австрии | Англии | Венгрии | Германии | Греции | Израиля | Индии |
| Испании | Италии | Китая | Польши | Сингапура | Словакии | Словении |
| США | Турции | Финляндии | Франции | Чехии | Швейцарии | Южной Кореи |
| Японии |
Для консультации со специалистами www.medical-express.ru, среди которых врач, кандидат медицинских наук, по вопросам лечения за рубежом заполните заявку прямо сейчас либо позвоните нам по телефону:
+7 (863) 29-888-08 (круглосуточно).
Если у Вас есть что добавить по теме, или Вы можете поделиться своим опытом, расскажите об этом в .
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ТРЕБУЕТСЯ КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА
Важно знать
Сегодня коррекция зрения доступна во многих глазных клиниках Израиля, ежегодно принимающих более 100 тысяч пациентов из различных государств, нуждающихся в восстановлении “красок мира”. Чаще всего к израильским офтальмологам обращаются с заболеваниями сетчатки, глаукомой, нарушениями фокусирования, увеитом, патологиями роговицы и прочими проблемами. Например, особенно часто в Израиле лечение косоглазия требуется детям и местные офтальмологи стараются обойтись консервативными методами, но в крайне редких случаях выполняется хирургическое вмешательство. Подробнее узнаете в компании “МедЭкспресс”.
Жизнь с синдромом Шегрена: рекомендации
1. Следите за своим здоровьем
Больные синдромом Шегрена должны следить за своим здоровьем
Важно обратить внимание на изменения в работе органов, поэтому регулярные посещения врача обязательны для контроля состояния заболевания. Кроме того, рекомендуется тщательно следить за гигиеной, в том числе и за гигиеной полости рта, так как представители данной группы подвержены повышенному риску кариеса и других заболеваний полости рта
2. Ведите здоровый образ жизни
Синдром Шегрена часто сопровождается рядом других заболеваний, в том числе и сердечно-сосудистых
Поэтому важно вести здоровый образ жизни — отказаться от вредных привычек, поддерживать правильный режим дня и питаться здоровой пищей
3. Заботьтесь о своих глазах

Синдром Шегрена может серьезно повлиять на работу глаз, в особенности на роговицу. Регулярное посещение оптометриста или офтальмолога поможет выявить изменения своевременно и предотвратить серьезные последствия.
4. Общайтесь с другими людьми
Не подавляйте своих чувств и эмоций, регулярное сообщение с разными людьми может улучшить ваше психическое состояние, которое часто страдает при этом заболевании. Кроме того, общение с другими людьми может помочь вам разделить проблемы и научиться справляться с головной (и не только) болью.
5. Не упустите свой шанс на здоровую жизнь
Не бойтесь просить о помощи и поддержке тех, кто рядом. Принимайте себя таким, какой вы есть, не позволяйте заболеванию опустить вас в уныние. Ведь теперь есть возможность следить за здоровьем, используя знания медицинского прогресса и соответствующие технологии.
ЗАКЛЮЧЕНИЕ
СР отмечается у значительной части населения, и его распространенность составляет в среднем 3–5%. По меньшей мере в 10% случаев СР является вторичным, то есть является проявлением какого-либо заболевания. Наиболее часто СР ассоциируется с системными ревматическими заболеваниями. Наряду с этим СР может развиться и при эндокринных заболеваниях, включая поражения гипофиза, щитовидной и паращитовидных желез, надпочечников и СД. К сожалению, большинство работ представляет собой описание отдельных или небольших серий случаев, что не дает возможности оценить истинную частоту СР при различных эндокринопатиях. Учитывая высокую распространенность СР в популяции, можно было бы предположить, что его сочетание с эндокринопатиями является случайным. Однако четкая связь времени появления СР с развитием какого-либо эндокринного заболевания указывает на общность их патофизиологических механизмов. На такую взаимосвязь указывает прекращение атак Рейно после успешного лечения эндокринного заболевания, что наблюдается во многих представленных в литературе случаях гипотиреоза и феохромоцитомы. Ассоциация СР с аутоиммунными эндокринными заболеваниями вполне согласуется с интенсивно изучаемой в последнюю декаду гипотезой полиаутоиммунности . Помимо многочисленных клинических доказательств, обоснованность данной гипотезы находит подтверждение и в генетических исследованиях .
Причиной развития СР при эндокринопатиях может быть дисрегуляция сосудистого тонуса вследствие метаболических изменений и вегетативной дисфункции из-за гормонального дисбаланса (гипер/гипотиреоз, феохромоцитома) или структурные изменения микроциркуляторных сосудов (СД). Такое представление о причинах и механизмах развития СР при эндокринных заболеваниях во многом определяет прогноз, течение и подходы к его лечению.
Капилляроскопия занимает важное место в диагностике СР, ассоциированного с системными заболеваниями соединительной ткани, при которых отмечается более частое развитие аутоиммунной эндокринной патологии. Учитывая это, всем больным с впервые выявленными эндокринопатиями и СР, помимо эндокринологических тестов, рекомендуется проведение капилляроскопии ногтевого ложа



















![Болезнь де кервена [симптомы, лечение и диагностика]](https://australianvisa.ru/wp-content/uploads/e/e/7/ee742109b4da9180033692d3f0b875e0.jpeg)