Причины возникновения рака печени
На развитие заболевания, как правило, влияют несколько факторов риска. Печень имеет хорошие регенераторные способности, поэтому для развития первичного рака необходимо длительное действие отягощающих факторов с сильным повреждением гепатоцитов. Наиболее частыми причинами злокачественных новообразований печени являются:
- Хронические заболевания печени (гепатиты, циррозы);
- Злоупотребление алкоголем;
- Курение;
- Гепатотоксические лекарственные средства;
- Злокачественные новообразования других органов (особенно желудочно-кишечного тракта);
- Отягощенный наследственный анамнез (рак печени у ближайших родственников);
- Глистные инвазии;
- Алиментарный фактор (употребление большого количества жирного, жареного, различных пищевых суррогатов);
- В анамнезе жизни: малярия, туберкулез, амебиаз;
- Недостаточность витаминов группы В, белковая недостаточность;
- Мужской пол;
- Возраст старше 40 лет;
- Контакт с бытовыми канцерогенами;
- Воздействие высоких доз ионизирующего излучения;
- Хроническая вирусная инфекция (цитомегаловирус, герпетическая инфекция, инфекционный мононуклеоз);
Восстановительный период
В зависимости от того, какие методы терапии были назначены доктором, каждый пациент имеет возможность пройти амбулаторное или стационарное восстановительное лечение в реабилитационных центрах, являющихся структурными подразделениями немецких медицинских центров. Состояние всех больных находится под контролем медиков, которые имеют возможность предотвратить осложнения и рецидивы заболеваний. Пациентам назначают:
- специальную диету, исключающую соленья, маринованные овощи, копчености, жирные сорта мяса и рыбы, острые блюда, сладости, пряности;
- бальнеотерапию, подразумевающую прием минеральных ванн и употребление минеральных вод;
- электрофорез, обеспечивающий транспортировку противовоспалительных лекарственных средств в пораженный орган через кожу под воздействием электрического тока;
- пелоидотерапию (грязелечение);
- амплипульстерапию, заключающуюся в воздействии на организм синусоидальными токами и стимулирующую кровоток в пораженных органах.
Преимущество реабилитации в Германии заключается в возможности посетить санатории известных курортных городов Бад Киссинген, Висбаден, Баден-Баден, Бад Брюкенау и других.
Что говорят бывшие пациенты немецких медучреждений
Предлагаем вам ознакомиться с впечатлениями тех, кто прошел лечение заболеваний почек на территории Германии. С этой целью ниже размещены отзывы бывших пациентов немецких клиник.
Ирина Князева, Омск
Специалисты по стенозу почечных артерий в Германии год назад провели моему мужу операцию по протезированию артерии правой почки с помощью аутотрансплантата. Благодаря профессионализму нефрологов, урологов и хирургов клиники Шарите удалось избежать операции по удалению почки, которую назначали врачи в Омске.
Василий Петров, Коломна
У меня по 2 раза в год случалось обострение хронического пиелонефрита, пока я не прошел терапию в клинике Хелиос в Берлине. Мне назначили антибиотико- и бальнеотерапию. В течение последних полутора лет болезнь не беспокоит.
Жанна Смелова, Иваново
В клинике Нордвест два года назад мне сделали операцию по трансплантации донорской почки. Больше всего меня поразило новейшее оборудование, которое позволяет успешно справляться даже с самыми сложными хирургическими вмешательствами. Врачи и младший медперсонал доброжелательные, заботливые. Цены на лечение доступные. Советую всем Нордвест.
Благодаря возможностям современной немецкой нефрологии, урологии, хирургии врачам удается устранять большинство болезней почек без риска для здоровья пациентов. Воспользуйтесь и вы своим шансом на полноценную жизнь.
Диагностика гепатобластомы в Германии
Для установления точного диагноза, проводятся следующие действия:
- Анализ крови с использованием опухолевых маркеров.
- Рентген грудной клетки для подтверждения или опровержения подозрений о метастазировании опухоли в легкие.
- Ультразвуковое исследование для определения размеров, положения опухоли. УЗИ используется для контроля эффективности лечения.
- Рентген брюшной полости проводится для исключения других опухолевых заболеваний, а также для выявления кальцификатов в новообразованиях печени.
- Биопсия для микроскопического изучения опухоли. Метод исследования обязателен в случае сомнений при установлении диагноза.
- Компьютерная томография сканирует легкие и живот пациента. КТ дает полную информацию о распространении новообразования.
Полноценная диагностика позволяет определить риск гепатобластомы. Он может быть стандартным или высоким. В первом случае опухоль затрагивает не более 3 сегментов печени, а во втором – распространяется по всему органу или выходит за его пределы.
Ведущие специалисты Германии взяли на вооружение современный метод лечения – химиоэмболяцию. Его суть сводится к введению лекарственных препаратов прямо в печеночную артерию или воротниковую вену. Химиоэмболяция одним махом убивает двух зайцев. С одной стороны непосредственное введение лекарства существенно снижает кровоснабжение новообразования. С другой стороны – метод оказывает сильное химиотерапевтическое воздействие на опухоль.
Если снизить поступление крови к злокачественным клеткам, они погибнут. К тому же, введением непосредственно в опухоль цитостатических препаратов, можно в значительной степени повысить лекарственную нагрузку на новообразование. При этом интоксикация всего организма снижается в разы. Химиоэмболяция дает прекрасный результат на начальных стадиях гепатобластомы.
Операция – это основное лечение гепатобластомы. Допускается удаление 80% пораженной печеночной ткани. 20% вполне достаточно для регенерации органа. Положительный результат хирургического вмешательства зависит от нескольких факторов:
- Профессионализма хирурга;
- Стадии развития опухоли;
- Размера и расположения новообразования;
- Точности диагностических данных.
Операция очень сложная, потому что существует большой риск развития кровотечения. Опухоль обладает развитой кровеносной системой и расположена вблизи крупных сосудов. Если гепатобластома выявлена на поздних сроках и болезнь уже успела поразить весь орган, единственный выход – трансплантация печени. В немецкой клинике осуществляют несколько типов операций по пересадке органа:
- Сплит-трансплантация – печень донора делится на двух реципиентов.
- Полная пересадка донорского органа.
- Сохранение части печени с дополнительной трансплантацией печеночной ткани донора.
- Пересадка части органа от живого донора.
Борьба с гепатобластомой посредством введения цитостатических препаратов весьма успешна. Новообразования чувствительны к химиотерапии, поэтому после операции в обязательном порядке назначается медикаментозное лечение для предупреждения возникновения рецидивов. В случае если опухоль разрослась до неоперабельных размеров, проводится курс химиотерапии, направленный на сокращение ее размеров, позволяющих провести хирургическое вмешательство.
Длительность курса химиотерапии и сами цитостатические препараты подбираются в индивидуальном порядке с учетом размера новообразования, срока его появления, а также возраста, общего самочувствия больного. Реакция организма на лечение играет не последнюю роль, при необходимости терапия корректируется. Небольшие опухоли неподлежащие оперированию из-за близкого расположения к крупным сосудам лечатся введением 99,5% спирта непосредственно в новообразование.
Онкология печени стоит на 5 месте среди раковых заболеваний. Ежегодно недуг диагностируется приблизительно у 500 тыс. пациентов по всему миру. К данному заболеванию чаще склонны мужчины в возрасте от 45 лет. Еще несколько десятилетий назад заболевание считалось приговором, но сегодня ситуация кардинально изменилась — успешное лечение рака печени проводят в Германии. Немецким онкологам удается победить смертельный недуг и вернуть пациенту надежду на выздоровлении даже в запущенных стадиях заболевания. Благодаря новейшим способам диагностики, инновационным терапевтическим технологиям, революционным хирургическим методам, в лечении рака печени Германия лидирует.
Жуки знахари от гепатита
Нетрадиционная медицина предлагает много способов для лечения гепатита. Один из них — лечение жуками-знахарями. Метод заключается в том, что нужно проглатывать живых насекомых. Предполагается, что жук-знахарь исцеляет и от других заболеваний. На сегодняшний день исследований о влиянии насекомого на организм человека нет, но существует много положительных отзывов больных гепатитом о методе.

Что собой представляет?
Жук-знахарь или чернотелка — насекомое черного цвета, длиной 5 мм. Молодая особь коричневого окраса и не используется в лечении. Родина насекомого неизвестна, но исследователи предполагают, что распространение началось с Германии в Южную Америку. Там, в 1991 году, аргентинский фермер Арнольдо Рослер излечился от онкологии с помощью жуков-знахарей. С тех пор лечение чернотелками стало популярным во всем мире. Жук-знахарь распространенное насекомое, которое пытается хлебом, бананами, манго, огурцами.
Полезные свойства
Согласно нетрадиционной медицине, чернотелка владеет следующими веществами, которые приносят пользу организму:
- В желудке человека, умирая, выделяет особое вещество, которое стимулирует защитные силы организма и повышает выносливость.
- Панцирь содержит хитозан, который задерживает рост болезнетворных микроорганизмов, останавливает кровотечение, улучшает обмен веществ.
- Самки содержат феромоны, которые омолаживают организм.
Показания и противопоказания
Показания
Этих насекомых употребляют для лечения ряда болезней.
Печень лечится моментально, даже ГЕПАТИТ! Полная очистка! Следуйте этому методу. Читать подробнее
Даже “пораженную” печень можно ВОССТАНОВИТЬ! Уходит даже ГЕПАТИТ. Читать подробнее
С помощью чернотелок, утверждают специалисты альтернативной медицины, можно излечить серьезные заболевания:
- разные виды онкологии;
- СПИД;
- сердечную недостаточность;
- болезни желудочно-кишечного тракта;
- почечную недостаточность;
- гепатит С;
- астму;
- сахарный диабет;
- псориаз.
Жуков-знахарей используют для профилактики заболеваний, как общеукрепляющее средство. Существует 1775 видов чернотелок, но используют для лечебных целей 20 видов. В китайской медицине каждый вид специализируется на одном заболевании — водяной жук используется при болезнях внутренних органов, а жук-нарывник — при проблемах с сосудами. Использование жуков-знахарей при гепатите позволяет улучшить состояние печени, снизить боль, восстановить нормальную функциональность органа.
Противопоказания
Официальная медицина не рекомендует употреблять насекомых как основное лекарство. Они могут вызвать аллергическую реакцию или раздражение слизистой оболочки желудка. Хитозан, который входит в состав панциря, снижает уровень витаминов в организме, поэтому детям беременным и кормящим грудью применение метода исцеления от гепатита запрещено. Вызывают ли чернотелки опасные нарушения, грозящие жизни человека, неизвестно, ведь серьезных исследований проведено не было. По мнению врачей, никаких полезных веществ чернотелки не выделяют.
Способ использования жуков знахарей при гепатите
 Для облегчения поедания живых жуков, их помещают в хлебные шарики.
Для облегчения поедания живых жуков, их помещают в хлебные шарики.
При гепатите употребляют только живых жуков-знахарей. Лучшее время — это утром натощак, после стакана воды. Глотать насекомых трудно, но есть способы облегчить процедуру:
- поместить до 10-ти чернотелок в капсулу от лекарств;
- сделать хлебные шарики и спрятать туда жуков;
- запить чернотелок водой, молоком или кефиром;
- посадить насекомых в грудку желатина.
Начало лечение следует начинать с 1-го жука, каждый день, увеличивая количество на 1 насекомое. Дойдя до максимального числа, уменьшают каждодневно прием на 1 насекомое. В зависимости от стадии гепатита насекомых принимают 3-мя способами:
- до 30-ти насекомых при профилактике;
- от 40-ка до 70-ти — при ранней стадии гепатита;
- не менее 70-ти чернотелок при запущенной болезни.
Курс длится приблизительно 2 месяца. После нужно сделать перерыв в 1 месяц и при желании повторить прием. Лечение чернотелками сочетают с приемом других препаратов. В начале лечения может появиться чувство слабости, головокружения, повысится и температура. Положительное влияние можно почувствовать через 3 недели.
https://youtube.com/watch?v=ye5WfGCPzLw
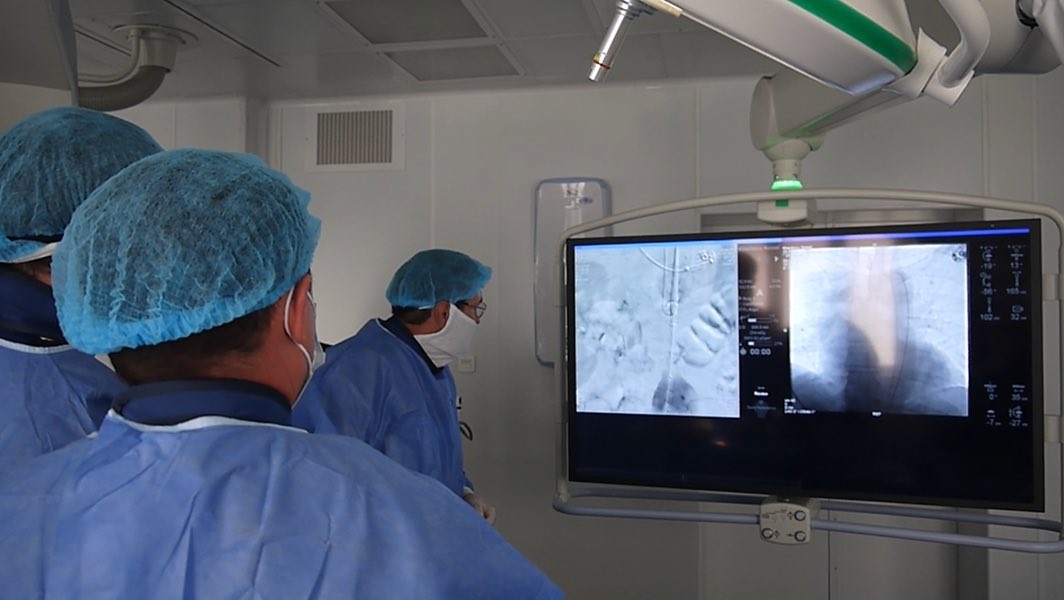
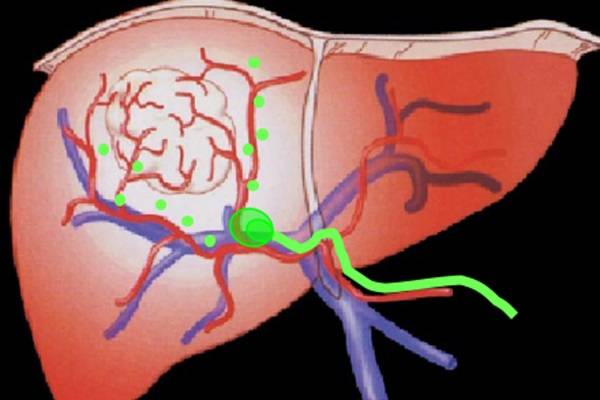
Трансартериальная химиоэмболизация (ТАХЭ)
Химиоэмболизация – ведущий метод локорегиональной терапии ГЦР, применяемый в первой линии паллиативной терапии не подлежащего операции опухолевого процесса без признаков вовлечения сосудов и внепечёночных проявлений заболевания – метастазов.
По установленному в процессе ангиографии катетеру в питающую опухоль артерию вводится рентген-контрастное вещество с химиопрепаратом, жировой эмульсией или микросферами. Из химиопрепаратов чаще всего используют доксорубицин и митомицин, нередко их комбинацию, обязательно с жировой эмульсией липиодол. Это называется «масляная» химиоэмболизация. Если к этой смеси добавить микросферы ПВА, то ТАХЭ уже станет «комбинированной».
Самая современная доставка химиопрепарата осуществляется биосовместимыми нерезорбируемыми полимерными микросферами, элиминирующими цитостатик или проще DEB. Эти микросферы состоят из поливинилового спирта, который способен не только связываться с доксорубицином, но и «отпускать» его в опухоли для лечения. Из акриламида созданы суперабсорбирующие полимерные микросферы, тоже хорошо взаимодействующие с доксорубицином.
Наилучший эффект ТАХЭ достигается при невыраженном циррозе и сохранной функцией печени, но при тромбозе воротной вены и выраженном циррозе эмболизация не выполняется.
Микросферы блокируют кровоток в питающих опухоль сосудах, не вовлекая крупных ветвей печёночной артерии, поэтому оказывают максимальный терапевтический эффект при минимизации нежелательных последствий эмболии.
Как организовать поездку
Для начала вам необходимо убедиться, что Шарите занимается лечением интересующего вас заболевания. В этом вам поможет учреждения. Далее необходимо написать запрос в клинику. Если вы точно знаете, консультация какого именно доктора вам необходима, можете указать это в вашем письме. В таком случае администрация передаст врачу ваш запрос, и далее все медицинские аспекты вы будете обсуждать уже с ним.
Обратите внимание на следующие детали:
- Письмо нужно составить на немецком или английском языке.
- К нему следует приложить эпикриз и все документы с результатами проведенной диагностики.
- Все бумаги, составленные не на указанных выше языках, должны быть на них переведены.
После рассмотрения вашего запроса, клиника составит смету предстоящего лечения. Чаще всего в нее уже входит пребывание в стационаре, непосредственно лечение, медикаменты и обслуживание.
После того как вы перечислите средства на счет медучреждения, вам будет выслано приглашение. Его необходимо приложить к пакету документов для оформления визы.
Чаще всего пациентам из-за рубежа открывают разрешение на въезд категории С (пребывание не более трех месяцев в каждом полугодии). Какие документы подготовить и куда обращаться, читайте в нашей статье «Медицинская виза в Германию».
Существенную помощь в организации путешествия оказывают фирмы-посредники.
Абляция
Абляция – это разрушение пораженной раком ткани с помощью различных видов энергии или химических веществ (алкоголь, уксусная кислота). Обычно процедура сочетается с химиоэмболизацией и другими методиками лечения рака печени.
До недавнего времени наиболее популярной была процедура радиочастотной абляции, когда в ткань печени вводят зонд, который нагревается и разрушает метастатические образования. Однако не так давно в клиниках Германии всё чаще используется микроволновая абляция. Это более прогрессивная методика, имеющая несколько преимуществ. Она появилась одновременно с радиочастотной абляцией, но не могла быть внедрена в клиническую практику по техническим причинам. Лишь несколько лет назад появились достаточно компактные устройства для микроволновой абляции, которые можно ввести в опухоль через прокол на животе. Суть метода состоит в том, что для нагрева опухоли используется антенна, которая излучает электромагнитную энергию.
Преимущества метода:
- Локально используются высокие температуры, оставляя здоровые ткани невредимыми
- Процедура проводится буквально за несколько минут
- Могут быть разрушены новообразования до 8 см
- Микроволны легко проникают даже через обугленные или обезвоженные зоны
- Микроволновая абляция позволяет разрушить новообразования, располагающиеся на расстоянии 1 см от крупных кровеносных сосудов или желчных протоков
- Возможно одномоментное разрушение сразу нескольких метастазов (путем одновременного использования нескольких антенн)
В некоторых немецких клиниках врачи начали использовать еще один вариант абляции – фокусированный ультразвук высокой интенсивности (HIFU) для разрушения опухолей печени. Его преимущество заключается в том, что метод не требует оперативного вмешательства.
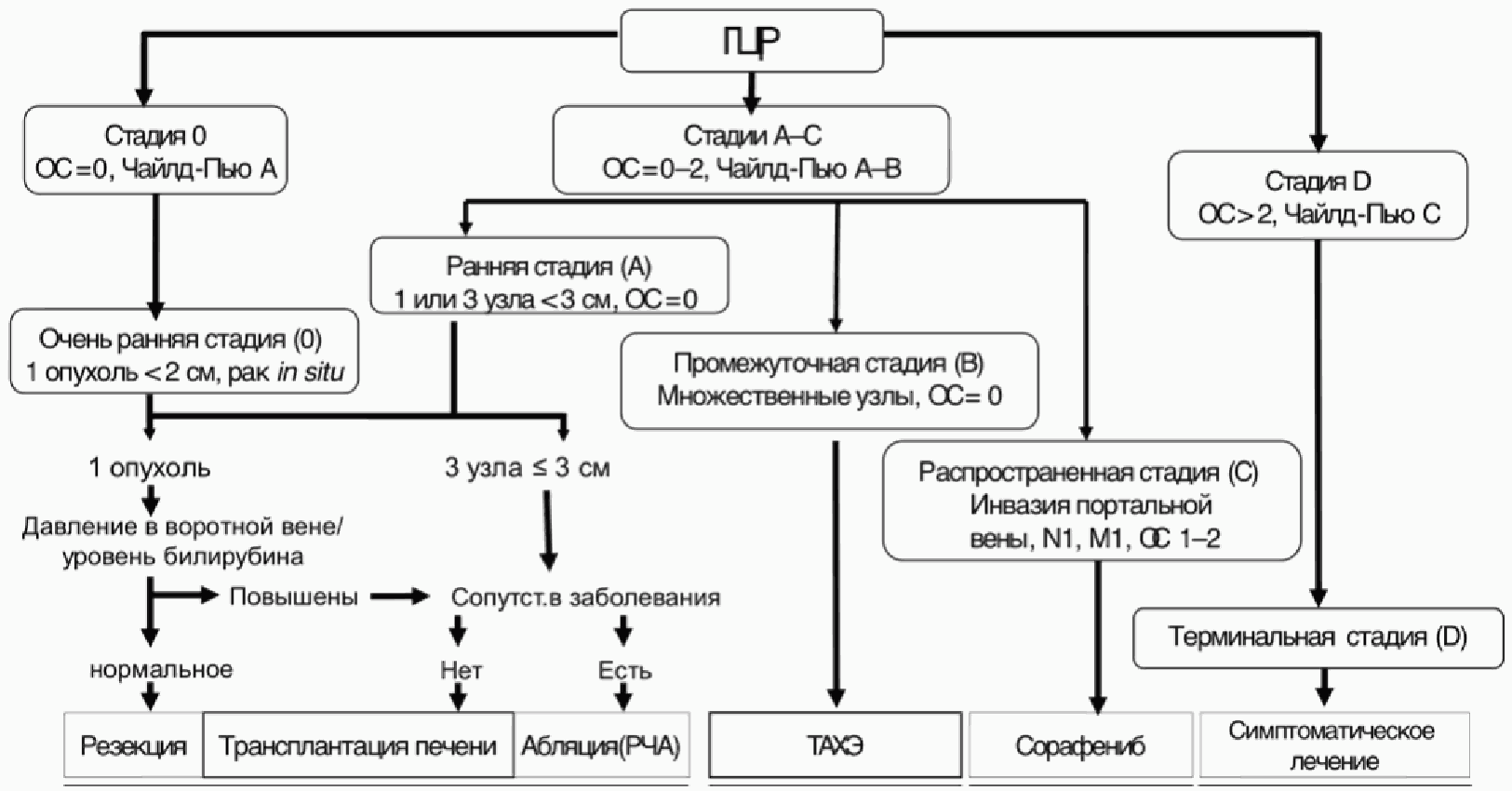
Стадии рака печени
Согласно классификации TNM различают 4 стадии заболевания.
- 1 ст. характеризуется наличием одиночного узла небольшого размера, не прорастающего в кровеносные сосуды и не выходящего за пределы органа.
- На 2 ст. появляются множественные очаги или происходит увеличение образования с прорастанием в кровеносные сосуды.
- 3 ст. заболевания диагностируется при прорастании новообразования в крупные печеночные сосуды (воротную вену, печеночную вену) (Т3), брюшину и соседние органы (Т4), лимфатические узлы (Т1-4,N1).
- На 4 ст. болезни появляются множественные поражения региональных лимфатических узлов, отдаленные метастазы.
Пересадка печени в Германии
Трансплантацию печени выполняют при её злокачественном поражении и циррозе. Такой метод лечения печени в Германии очень действенный, но и настолько сложный, что осуществить его можно только при наличии специальных условий, которым соответствуют ультрасовременные немецкие клиники. Здесь сосредоточено инновационное оборудование, высококвалифицированные врачи, передовые технологии проведения операций, богатый научный потенциал.
Пересадка печени в Германии требует виртуозного хирургического мастерства, тщательного контроля диагностических и лечебных мероприятий, качественного послеоперационного ухода. Результатом становится хорошее приживление и функционирование нового органа в организме пациента.
Для каждого пациента, которому показана пересадка печени, цена в Германии определяется индивидуально. Учитываются диагноз, состояние организма, сопутствующие заболевания, вспомогательные виды лечения, диагностические процедуры и множество других параметров.
Эталонная диагностика
Высокая точность всестороннего обследования в германских клиниках никогда не вызывала сомнений. Своевременное выявление патологии печени является залогом её успешного излечения. Обязательно определяются биохимические показатели крови, типируются вирусы, находятся онкомаркеры. Ультразвук помогает уточнить размеры и локализацию патологического очага. Информативность увеличивается при использовании возможностей диагностической лапароскопии. Широко применяются современнейшие методы медицинской визуализации: компьютерная, магнитно-резонансная и позитронно-эмиссионная томография. Гепатология в Германии предлагает и совмещение достоинств перечисленных аппаратов в одном исследовании — ПЭТ/KT либо ПЭТ/МРТ.
Преимущества лечения рака печени 4 стадии в Германии
Лечение в Европе при раке печени имеет множество преимуществ для пациентов:
- В немецких клиниках доступны все прогрессивные методики лечения, которые позволяют обеспечить длительный контроль заболевания у многих пациентов
- Онкологические клиники имеют в своем арсенале только самую лучшую и современную аппаратуру, которая обеспечит точность проведения всех процедур
- Специалисты из различных областей онкологии проходят длительное обучение и получают квалификацию, позволяющие им внедрять все современные технологии лечения на практике
- Европейские клиники полностью обустроены для комфортного пребывания пациентов
Ведущие клиники по лечению поздних стадий рака печени:
- Университетская клиника Мюнхенского университета им. Людвига-Максимилиана, Отделение гастроэнтерологии и гепатологии
- Университетская клиника Дюссельдорф, Отделение гастроэнтерологии, гепатологии и инфектологии
- Университетская клиника Ульма, Отделение гастроэнтерологии и гепатологии
- Университетская клиника имени Карла Густава Каруса Дрезден, Отделение гастроэнтерологии и гепатологии
- Университетская клиника Шарите Берлин, Отделение гепатологии и гастроэнтерологии
Полный список клиник вы можете найти на сайте Booking Health.
Медицинская статистика
В последние годы увеличивается общее число случаев рака. Параллельно возросло число случаев метастатического рака печени и доля смертности от него. Всемирная организация здравоохранения регистрирует до 700 тысяч новых случаев ПРП в год, что в соотношении с другими видами онкологии составляет 5-11 %. Среди заболевших – большая часть мужчин (на 4 мужчины 1 женщина). Самый частый возраст – 51-60 лет и старше.
Географическая распространенность заболевания неравномерна – от Сенегала с 67 % случаев до Малайзии с 41,6 %, в Европе – 1,2 %, в США – 2,5%. В России наибольшая частота заболевания отмечена в Тюмени и области – 18,7 % ПРП по отношению к общему числу всех опухолевых заболеваний, а Ханты-Мансийский национальный округ занимает чуть ли не первое место в мире. В целом из 700 тысяч заболевших в мире ежегодно умирает 600 тысяч человек.
Как проводится обследование и лечение рака печени в клиниках Германии
Диагностика онкологии печени в немецких клиниках состоит из перечня процедур, назначаемых врачом индивидуально для каждого пациента:
- анамнез (включает первичный осмотр больного и беседу с онкологом по предмету обращения);
- анализы крови, кала, мочи и другие лабораторные исследования (на альфа-фетопротеин, онкомаркеры);
- биопсия (забор биологического материала из органа с целью гистологических и других анализов);
- УЗИ, МРТ, КТ, ПЭТ (комплекс мероприятий, направленных на установление расположения опухоли и метастазирования, параметров новообразования и т.д.);
- ангиография (использование контрастных веществ для обследования кровеносных сосудов, питающих гепатому);
- лапароскопия (инвазивная процедура с внедрением эндоскопа в брюшную полость для сбора биоматериала).
Если на основании мультимодального обследования у пациента диагностирован рак печени — лечение в Германии начнется незамедлительно, сразу же после подписания необходимой документации.
Революционные методы лечения онкологии печени в Университетской клинике Фрайбурга
При поражении печени злокачественной опухолью единственным верным решением остается хирургическая операция. Если в органе возникают метастазы (при раке кишечника, например), об операбельности пациента традиционными методами следует говорить лишь в 20% случаев. Новую практику борьбы с раком печени ввели в отделении общей и висцеральной хирургии Университетской клиники г.Фрайбурга. Главврач (профессор, доктор медицинских наук Штефан Фихтнер-Файгль) привнес в хирургическую практику новую методологию резекции печени, благодаря которой усиливается вероятность полного удаления новообразования.</po>
Лечение метастазов в печени – операции в Израиле
Резекция печени является серьезной операцией, которая занимает от 3 до 7 часов. Она осуществляется в специализированных больницах врачами, которые известны как гепатобилиарные хирурги. Это вид лечения подходит только для некоторых пациентов с вторичным раком печени. Обычно нет никаких долгосрочных побочных эффектов после резекции печени, потому, что оставшиеся сегменты органа способны вырасти за несколько месяцев после операции и выполнять все свои функции в нормальном режиме.
Химиотерапию проводят, чтобы уменьшить опухоль до операции, таким образом, повысив эффективность и безопасность хирургии, или после операции, чтобы уменьшить риск возврата рака.
Операции по трансплантации печени, когда орган удаляют и заменяют, не используются в лечении вторичного рака печени в связи с высоким риском рецидива. Его вызывает прием иммунодепрессантов, которые назначаются для того, чтобы организм не отвергал пересаженную печень.
Эмболизация воротной вены при лечении метастазов в печени
С помощью данного предоперационного метода увеличивают предполагаемый оставшийся сегмент паренхимы печени после резекции, в среднем на 8-16%. Основная цель – профилактика развития печеночной недостаточности.
Показанием к процедуре является резекция печени. Осуществляется прокол в подреберье, в воротную вену печени вводят эмболизирующее вещество (микрочастицы, спирали и др.), которое блокирует сосуд, что становится причиной компенсаторного роста оставшейся доли органа.
Процедура проводится в рентгенологическом отделении, для контроля используется ультразвук, применяется местная анестезия. Длитель
Поэтапная резекция печени
Процесс удаления производится в два этапа. Один сегмент резецируют во время первой операции, второй – спустя несколько недель, когда размеры органа увеличиваются.
Лапароскопическая операция в лечении метастазов в печени в Израиле
В некоторых ситуациях существует возможность проведения лапароскопической операции по удалению пораженной части печени. Выполняется несколько небольших отверстий вместо одного полостного разреза. Как правило, три маленького разреза и один – большей величины, рядом с пупком и используют его для удаления пораженной части печени.
Хирург применяет инструмент, известный как лапароскоп (тонкую трубку с окуляром на одном конце и видеокамерой на другом), с помощью которого видит внутреннюю поверхность брюшной полости. Его помещают внутрь через небольшой разрез.
Основные преимущества данного вида хирургического вмешательства: повреждения не столь значительны, по сравнению с полостными операциями, болевые ощущения меньше, а время восстановления короче. Для выполнения подобных операций требуются хирурги, имеющие специальную подготовку и опыт использования лапароскопической техники.
После операции
Пациента доставляют в реанимацию или блок интенсивной терапии, где он пребывает около 24 часов. В места разреза помещают дренажные трубки, по которым отходит серома и кровь. Питательные вещества и жидкость поступают в организм с помощью внутривенных инфузий в течение нескольких дней, пока больной не сможет самостоятельно пить и принимать пищу. В мочевой пузырь вводят катетер для отвода мочи и позднее его удаляют, по мере восстановления пациента.
Для устранения боли и дискомфорта после операции назначают болеутоляющие препараты, вначале это может быть морфин в виде инъекций. Другим методом обезболивания является эпидуральная анестезия.
Если имеет место такой симптом как рвота, назначают противорвотные средства.
Как правило, период госпитализации может составлять от 4 до 8 дней. На протяжении ряда недель, скорее всего, потребуется прием обезболивающих средств. Может пройти до полутора месяцев прежде, чем пациент начнет возвращаться к нормальной жизни.
Несмотря на то, что рак дал метастазы в организме, современные методы онкологического лечения в Израиле не только способны остановить развитие опухоли, но и привести к ее регрессу. Они значительно продлевают жизнь пациенту и уменьшают его страдания.
Подать заявку на лечение